Раздел: Наука, природа и человек
Уровень (класс): 9–11
Тема: Биология
Цель: Получить всестороннюю и объективную информацию о прививках и вакцинации

- Чем прививки отличаются от вакцины?
- Зачем делать вакцинацию вообще?
- Можно ли пропускать прививки?
- Сколько стоит сделать прививки и почему?
- Какая она, вакцина будущего?
Прививки - это та тема, которая в современном мире вызывает очень много дискуссий. Она все еще не однозначна, хотя вакцинацию проводят уже не первый век! Вакцинироваться - опасно. Не вакцинироваться - опасно. Так в чем же заключается больший риск для здоровья? Как уберечься от «неизбежных» болезней, где брать вакцины, какие и за сколько? Вокруг этой темы возникло много современных «мифов», фейков и даже фобий. Тем не менее, прививки - средство, которое способно уберечь каждого из нас от многих опасных болезней.
И это та область, исследования в которой не прекращаются! Ведь новые и старые вызовы становятся толчком для разработки новых вакцин.
Например, Благотворительный фонд Билла и Мелинды Гейтс инвестирует 12.000.000 долларов в проект разработки универсальной вакцины против гриппа, сообщает пресс-служба фонда (https://gcgh.grandchallenges.org/challenge/ending-pandemic-threat-grand-challenge-universal- influenza-vaccine-development).
Фонд Гейтсов объявил о старте конкурса на разработку вакцины, которая должна охватывать различные штаммы вируса гриппа, регулировать сезонную заболеваемость и даже возможные пандемии гриппа.

Білл і Мелінда Гейтс
Конкурс приурочен к столетию пандемии "испанки" - разновидности гриппа, жертвами которой стали около 100.000.000 человек во всем мире. Да и в современном мире, по данным Всемирной организации здравоохранения, эпидемии гриппа ежегодно приводят к смерти от 290.000 до 650.000 человек.
Организаторы конкурса считают, что лучшие результаты должно дать сотрудничество в различных областях: биологии, вирусологии, иммунологии, искусственного интеллекта.
Наиболее перспективные проекты получат до 2 млн долларов на пилотные исследования. В проект, эффективность которого будет доказана, например, в исследованиях на животных, вложат в 10 млн долларов.
Организаторы ожидают, что первые клинические исследования новых вакцин могут начаться уже в 2021 году.
И хотя вокруг прививок и вакцинации существует много дискуссий, мифов и фейковых новостей, но разобраться в этой теме, опираясь на достоверную информацию, стоит!
Если разберемся, то болеть будем меньше!
Что такое прививка? Для чего она используется и как работает? Сам этот термин имеет несколько значений. Ведь медик и ботаник понимают под прививкой совершенно разные процессы.
Что же такое прививки с точки зрения медицины? Очень часто мы слышим слова «прививка» и «вакцинация». Это то же самое или они имеют разное значение? Чем прививки отличается от вакцины? Прививки (также называют манипуляцией, инъекцией, инокуляцией и некоторыми другими терминами) — это процесс введения смеси веществ и материалов особого состава, которые предназначены для выработки иммунитета к конкретной болезни или классу заболеваний в организм человека. Вакцина — это тот состав, которым прививают. Именно поэтому прививки еще называют вакцинацией. Итак, с научной и медицинской точки зрения прививки или вакцинация — это процесс введения антигенного материала в организм человека с целью получения иммунитета к болезни. Иммунитет должен или предотвратить болезнь вообще, или хотя бы ослабить ее протекание и последствия. Для проведения прививок используют антигенный материал. Антиген — это вещество (обычно органическое), которое имеет определенные генетические отличия, и при введении в организм вызывает специфическую иммунную реакцию. Антигенами могут быть вирусы, бактерии, микроскопические грибы, целые клетки (животные):
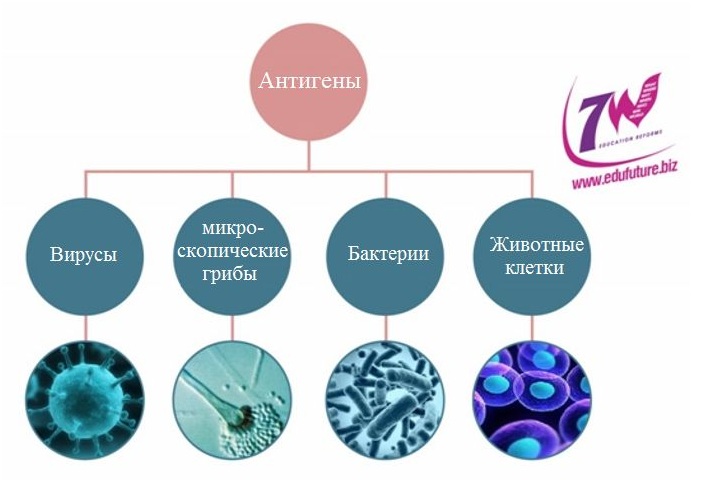
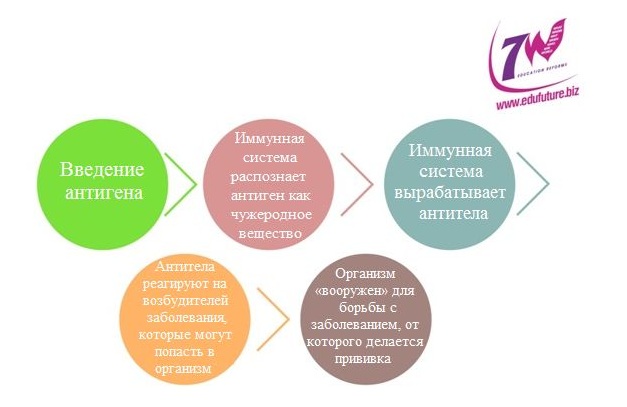
Как работают антигены?
Иммунная система «распознает» антиген как чужеродное вещество и вырабатывает антитела для борьбы с ним.
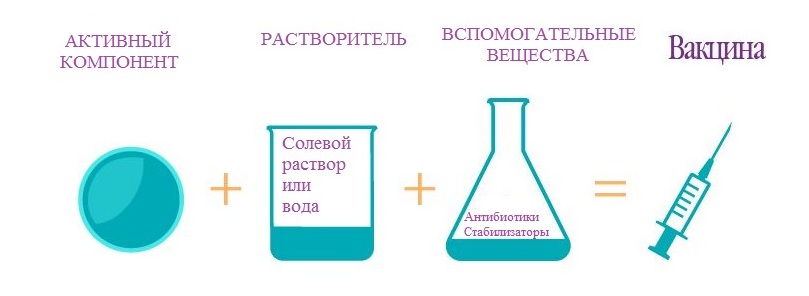
Как антигенный материал используют живые, но ослабленные штаммы микробов; убитые (инактивированные) микробы; очищенный материал, например белки микроорганизмов; синтетические вакцины. Подавляющее большинство вакцин содержит следующие компоненты:
От каких болезней каким именно типом вакцин делают прививки?
Главной связующей «логическим звеном» в паре «болезнь—вакцина» является тип активного компонента. Вакцина от коклюша содержит цельные убитые микроорганизмы, вакцины от гриппа или полиомиелита — активные вирусы, вакцины от дифтерии и столбняка — анатоксин, от кори — живые атенуированые вирусы; вакцина АКДС называется адсорбированной из-за способа ее получения, а вакцину от гепатита В вообще синтезируют химически или получают методами генной инженерии. Некоторые из этих названий понятны, а некоторые — совсем незнакомые. Будем разбираться!
Что такое анатоксин, который содержится в вакцине от дифтерии? Дело в том, что некоторые виды болезней вызываются именно вредными или ядовитыми веществами, которые выделяются определенными видами возбудителей болезней. Такое вещество будет называться токсином. Но если такое вещество определенным образом обработать, то оно потеряет свои вредные свойства. А вот способность вызывать иммунитет останется! Именно такой обработанный токсин и будет называться анатоксином. А какие организмы называют атенуироваными? Это вирусы или бактерии, которые специально выращены для изготовления вакцины на куриных эмбрионах или нехарактерных для них средах при специфическом воздействии химических и физических факторов. Это делается для ослабления болезнетворности этих микроорганизмов до уровня, способного вызвать иммунную реакцию, но не вызвать заболевание. А есть ли какие-то специфические требования к вакцинам? Непременно есть, вот они:
• вакцины должны создавать длительный иммунитет;
• они должны быть генетически стабильными (служить образцом для новой партии вакцины);
• вакцины должны быть относительно дешевыми и простыми в изготовлении;
• содержать минимальное количество балластных веществ и не иметь посторонних примесей, непредвиденных технологией;
• быть достаточно иммуногенными и слабореактогенными (не проявлять клинических и других посторонних реакций у привитых организмов).
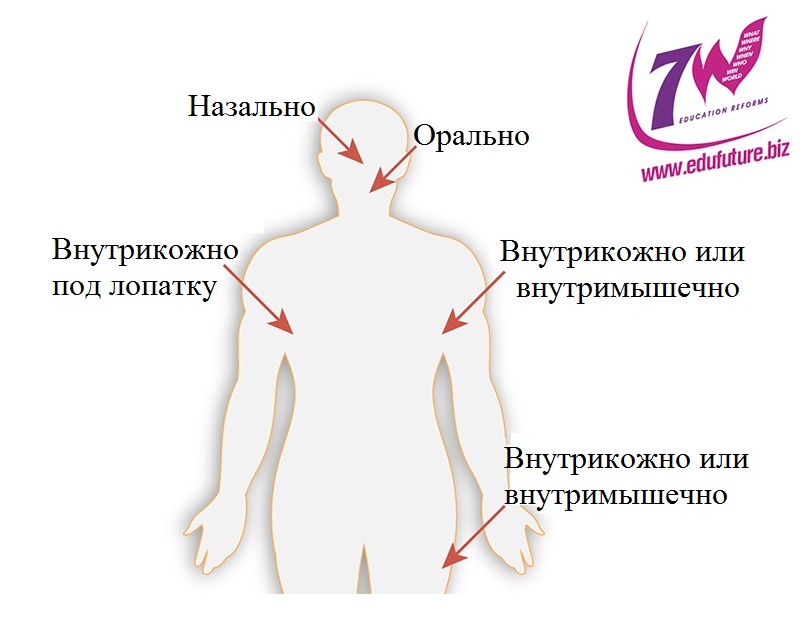
Каким образом можно ввести вакцину в организм? Как делают прививки? Один из самых распространенных вариантов — введение внутримышечно. Обычно выбирают мышцы верхней части бедра или плечо. Бедро выбирают чаще всего при введении вакцины детям до 1 года. Для детей старшего возраста возможны оба варианта, но если вакцина вводится в бедро, то используют длинную иглу.
Для подростков и взрослых чаще всего прививки делают в плечо (дельтовидную мышцу).
Внутрикожные прививки делают или совсем маленьким деткам (новорожденным) и тогда «выбирают» бедро или плечо, или старшим — тогда вакцина вводится под лопатку. Обычно таким образом вводят очень малые дозы антигена, тщательно следя, чтобы он попал именно в толщу кожи, а не под нее.
Сложные многокомпонентные вакцины (например, АКДС в комплексе с другой вакциной) вводят в бедро, что объясняется его значительной мышечной массой. В других случаях, когда делают несколько прививок одновременно, или выбирают разные конечности, или «оставляют расстояние» между инъекциями в 3-5 см.
Оральные препараты — вакцина вводится через рот (например, капли от полиомиелита). Назальная иммунизация — введение вакцины через слизистые оболочки носа. Имеет определенное преимущество, ведь способствует выработке специфической защитной реакции, начиная уже от слизистых оболочек — «ворот организма». Кроме того, такой вид вакцинации не требует наличия шприцев, имеет положительный экономический и психологический эффект.
А бывают ли случаи, когда вакцинация считается несостоявшейся, хотя вакцина введена?
Да, и таких причин может быть несколько:
1. Вакцинация проведена меньшей дозой антигена, чем предусмотрено инструкцией.
2. Допущено отклонение от правильной техники вакцинации (несоответствующие место, глубина или способ введения антигена).
3. Даже если вакцина введена несколькими порциями, что в сумме равно той же дозе, которая предусмотрена инструкцией, все равно это дает основания считать, что прививки не произошло.
Прививки проводятся не по желанию: «когда захотелось» или «когда испугался». Существует специальный календарь прививок, разработанный так, чтобы иммунитет «успел выработаться вовремя».
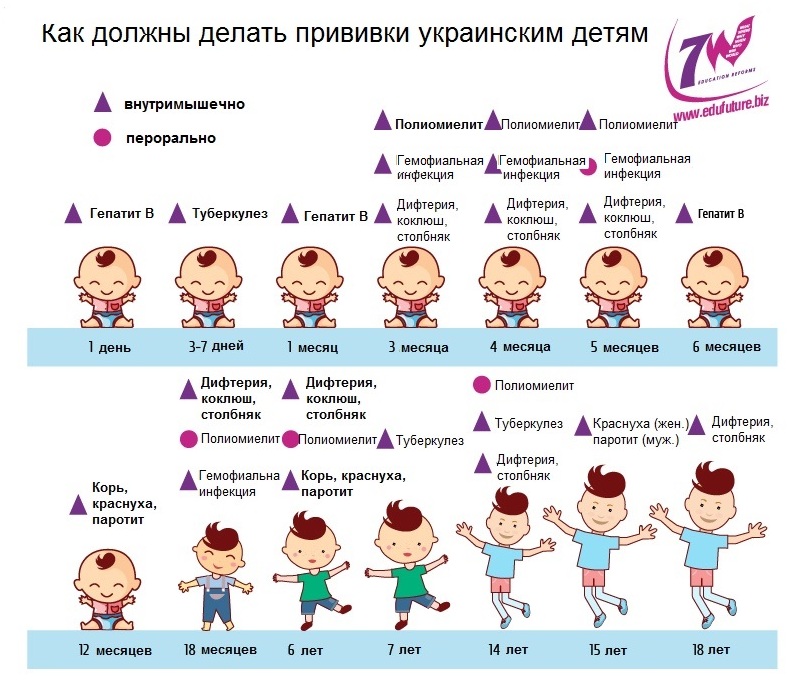
А вот прививки против гриппа делают каждый год «по новому». Почему так?
Каждый год нас «посещает» новый штамм гриппа со своими свойствами, поэтому и нужно выработать иммунитет именно для него. Врачи, исходя из опыта предыдущих лет и данных, опирающихся на статистику, делают прогноз, когда именно начнется «следующая» эпидемия. Прививка проводится заблаговременно, таким образом, чтобы успел выработаться иммунитет. При этом, специалисты смотрят не только когда делать прививки, но и какой именно вакциной, то есть от какого именно штамма. Между врачами и вирусом гриппа происходят ежегодные «гонки»: успеют ли специалисты правильно спрогнозировать, какой именно вирус спровоцирует большую часть заболеваемости гриппом и когда именно.
Какие побочные эффекты могут иметь прививки?
Побочные эффекты и осложнения у различных вакцин разные. Чаще всего наблюдают слабо выраженные реакции: умеренное повышение температуры тела, покраснение и боль в месте инъекции. У совсем маленьких детей часто наблюдают плач, ухудшение аппетита. Возможны аллергические реакции, в том числе (но очень редко) — отек Квинке, анафилактический шок.
Некоторые живые вакцины способны вызвать реакции, напоминающие легкий ход тех заболеваний, для профилактики которых их вводят. Например, вакцинация от кори, краснухи и эпидемического паротита в 5% случаев вызывает необильную сыпь.
Для того, что минимизировать возможность возникновения таких последствий, перед прививкой НУЖНА ОБЯЗАТЕЛЬНАЯ КОНСУЛЬТАЦИЯ ВРАЧА: ВАКЦИНИРОВАТЬ МОЖНО ТОЛЬКО ЗДОРОВОГО ЧЕЛОВЕКА!!!
Действительно ли нужно начинать вакцинацию ребенка с первых дней его жизни?
Да, нужно «успеть» провести вакцинацию ребенка (чтобы развился иммунитет) до того, как появятся шансы «встретиться с микробом». Именно поэтому некоторые прививки проводят даже в первые часы жизни малыша. Но важным условием проведения прививок является отсутствие противопоказаний. Можно ли пропускать некоторые прививки?
Вакцинации пропускать не стоит, ведь тогда не будет вырабатываться иммунитет именно для «пропущенного» заболевания. Кроме того, не стоит совсем пропускать ревакцинации. Иммунная «память» организма постепенно ослабевает, а как раз ревакцинация повышает ее эффективность до нужного уровня.
Задача:
Проведите самостоятельный информационный поиск в сети Интернет. Для этого выберите один из вариантов: «птичий грипп» или «свиной грипп». Поищите информацию о них, особенно обращая внимание на источники происхождения этой информации. Сравните найденные сведения и сделайте выводы об их достоверности и объективности.
Каким же образом изготавливают современные вакцины? Во-первых, используют живых возбудителей с ослабленной вирулентностью (используют метод искусственного ослабления штамма, выращенного на специальной среде). Такие вакцины требуют специальных условий хранения и транспортировки.
Инактивированные вакцины получают путем воздействия на микроорганизмы химическими веществами или нагреванием. Такие вакцины являются достаточно стабильными и безопасными, так как не могут повлечь восстановление вирулентности. Они часто не требуют низкотемпературного хранения, удобны в практическом использовании. Однако у этих вакцин имеется и ряд недостатков, в частности, они порождают относительно слабый иммунный ответ и требуют применения нескольких доз (ревакцинацию).
Но создавать «новые» вакцины против «новых» инфекций удается не всегда. Примером может быть вакцина против гепатита В. Вирус гепатита невозможно вырастить в «культуре» таким образом, чтобы он был инактивированным. Но и вакцина из «убитых» вирусов будет не эффективной, ведь она не даст нужного иммунного ответа. Что же делать в таком случае? Тогда используют метод рекомбинантных белков-антигенов. Именно эта технология позволила получить вакцину от гепатита В. Она активно развивалась и применялась с 80-х годов прошлого столетия, хотя имела и существенный недостаток. Ведь для активации иммунной реакции очень часто нужен был специфический белок или другие молекулярные структуры, поскольку они являются активаторами иммунного ответа!
Поэтому на смену этой технологии пришла новая — генетическая иммунизация. Нужный ген встраивают в плазмиду или безопасный вирус. Этот вирус или плазмида называется носителем (иначе - вектором). Он, в свою очередь, попадает в клетку и продуцирует нужные белки. Новая трансформированая таким образом клетка становится своеобразной «фабрикой» по производству вакцины прямо в организме. «Работает» она до года. Такой вариант вакцинации вызывает полноценный иммунный ответ и обеспечивает длительную и устойчивую защиту.
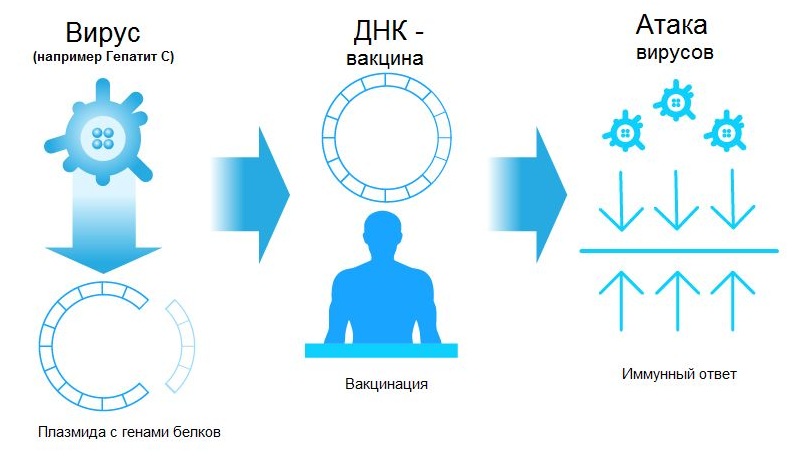
Этот метод стремительно развивается с 90-х годов прошлого столетия.
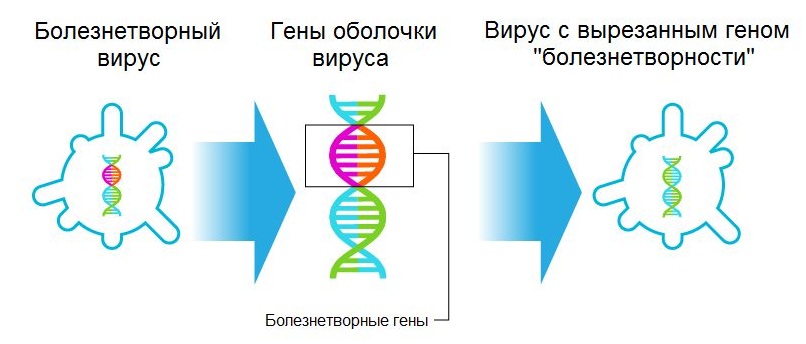
А вот последние 10 лет, учитывая развитие биоинформатики, активно внедряется метод обратной вакцинации. За «предварительной логикой» производство вакцин шло от целой клетки к ее составляющим. Теперь же наука предложила «зеркальный» путь создания вакцин от молекулярных комплексов в геном клетки. Как же это происходит? Один из распространенных вариантов такой: из генома «вырезают» ген, который отвечает за вирулентность (болезнетворность) микроорганизма, но не влияет на способность к размножению и иммуногенность (способность вызывать иммунный ответ). Таким образом получают «безопасный» штамм, который и используют для изготовления вакцины. Геном анализируют с помощью компьютера, получая так называемые коды белков.
Обычно, вакцинацию проводят чтобы предупредить возникновение болезней. Но существует современная методика вакцинации, которая направлена на лечение или ослабление последствий болезни, когда она уже «в разгаре». Это терапевтическая вакцинация и, соответственно, терапевтическая вакцина. Первым шагом к такой вакцине, кстати, была вакцина против бешенства, которую разработал еще Луи Пастер. Этому факту есть простое и логичное объяснение: бешенство имеет достаточно длительный инкубационный период, в течение которого действие вакцины будет эффективным.
Чаще всего, терапевтические вакцины применяют для лечения хронических заболеваний. А самый распространенный способ их производства — это получение из организма больного человека и выращивание в среде из животных клеток.
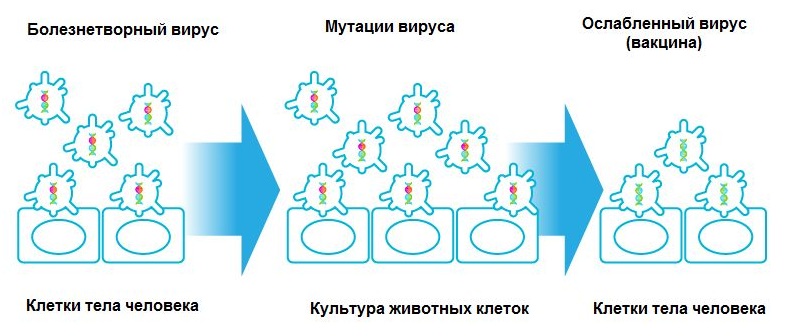
Такой метод актуален для вирусов, ведь, приспосабливаясь к «новым условиям новой среды», они мутируют, и это существенно ослабляет их вирулентность.
Вопросы и задания:
Как вы думаете, какой из описанных способов производства вакцины лучше всего подходит для вакцины против гриппа? А теперь поищите информацию, какие именно способы используются в действительности. И совпала ли ваша версия с ними?
Итак, мы рассмотрели технологии вакцинации и изготовления вакцин, которые нам предлагают сегодня. Но существуют методы и технологии, которые нацелены на будущее, которые сейчас кажутся почти фантастическими, но вскоре станут такой же реальностью, как и современные. Каковы же они, «вакцины будущего»?
Одно из направлений исследований — это трехмерные нановакцины, предназначенные прежде всего для лечения или предупреждения рака. И в этом направлении работают три группы ученых, которые реализуют такие научные идеи:
1. Группа ученых из Страсбургского университета предложила использовать в качестве иммуностимулятора модифицированный вирус, который содержит белок рака. «Увидев» такой белок с помощью модифицированного вируса, организм начинал лучше распознавать раковые клетки.
2. Группа ученых из Университета Джона Хопкинса предложили включить иммунный ответ на раковые клетки с помощью магнитных наночастиц.
3. Исследователи из Института Вайсса при Кембриджском университете предложили использовать в качестве основы для наночастиц пористые нано-палочки из оксида кремния. В них можно «загрузить» нужные антигены, которые при попадании в организм высвобождаются и вызывают иммунную реакцию. Такие палочки не просто так высвобождают антиген, а он постепенно выталкивается, вытесняется дендритными клетками (эти клетки являются «связующим звеном» между врожденным и приобретенным иммунитетом).
Но дендритные клетки и сами по себе — особые защитники организма. Поэтому вакцинацию можно проводить и самими дендритными клетками. Они распознают клетки рака и передают информацию клеткам иммунитета, которые называются Т-клетки. А те, в свою очередь, атакуют раковые клетки.
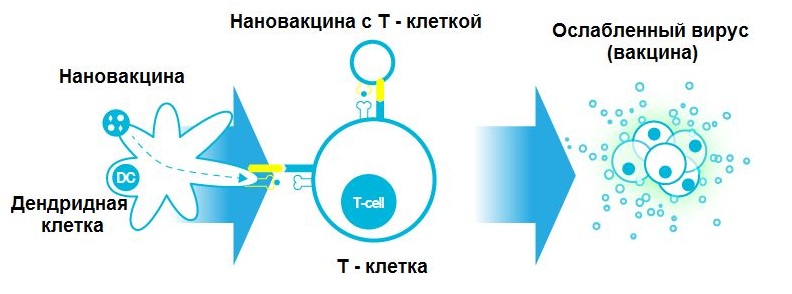
В области нанотехнологий существуют и другие разработки, которые направлены на создание и развитие нановакцины.
Это сложные и наукоемкие методы будущего. Но для вакцинации важно усовершенствование не только самой вакцины или технологии ее применения, но и инструмента введения вакцины - шприца. И в этом на помощь пришла 3D печать и замечательная идея выпускника обычной школы. Питер Бермант школник города Парк-Сити в штате Юта, задумался о проблеме вакцинации в развивающихся странах. Чтобы осуществить свою задумку Питер прибег к помощи 3D-печати. Юноша мечтает когда-нибудь стать кардиохирургом и спасать жизни.
Он размышлял над тем, что одним из препятствий на пути распространения вакцинации является то, что вакцины (подавляющее большинство) необходимо держать в специальных условиях. Если температура выходит за допустимые пределы, эффективность вакцины ослабевает. И здесь не имеет значения — снижается температура или повышается, в любом случае вакцина теряет свои свойства. Именно поэтому вакцины хранят в холодильниках, которые, к сожалению, не всегда бывают под рукой.
Питер предложил использовать шприц, состоящий из двух фрагментов: один — с лиофилизированной вакциной, второй — со стерильной водой. Нажали на ручку шприца — и вакцина растворилась в воде, превратившись в инъекционный раствор буквально за несколько мгновений перед использованием. А для создания такого «супер-шприца» он и использовал 3D-принтер.
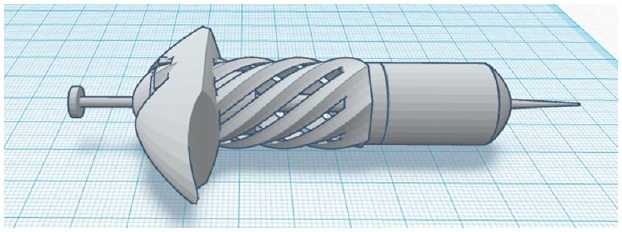
Бермант не стал патентовать свою идею для того, чтобы другие имели возможность ее развить и доработать, и это способствовало бы распространению вакцинации в мире.
Вопрос:
Какие из описанных идей по вашему мнению будут внедрены в ближайшее время? Почему?
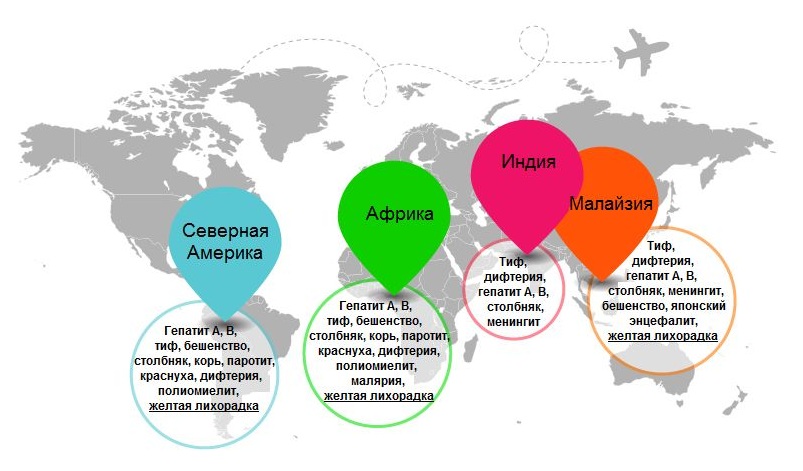
Некоторые болезни имеют более или менее четкую географическую привязку. От некоторых из них обязательные прививки по стандартному календарю не делают. Но планируя визит в страны, где высоки шансы заболеть такой болезнью, стоит пройти дополнительную вакцинацию. Какие примеры такой дополнительной вакцинации существуют?
Гепатит А: Прививка от него стоит сделать тем, кто планирует посетить страны Африки. Кроме прививки также нужно соблюдать правила личной гигиены. Кроме того, это заболевание распространено и в Украине, поэтому такая вакцинация будет совсем не лишней.
Желтая лихорадка: Встречается в тропических районах Африки и Латинской Америки, возбудители распространяются комарами. Прививка от желтой лихорадки является обязательной при въезде в страны Африки, южной части Азии и Латинской Америки. И это стоит учитывать!
Тем, кто планирует посетить Индию, желательно сделать прививку от брюшного тифа, дифтерии, гепатитов А и В, столбняка, менингита.
Перед посещением Таиланда перечень прививок будет похожим, но если поездка приходится на период с апреля по октябрь, то полезной будет дополнительная прививка от японского энцефалита. А тем, кто планирует посещать горные районы, лучше позаботиться и о прививке от малярии.
Вообще, для стран Латинской Америки «желаемый» перечень прививок выглядит так: гепатиты А и В, тиф, бешенство, столбняк, корь, паротит, краснуха, дифтерия, полиомиелит.
Часть из этих прививок делается согласно календарю прививок. Но если какая-то вакцинация «пропущена», то не стоит надеяться на удачу. Лучше позаботиться о здоровье заранее.
А когда именно нужно провести вакцинацию перед поездкой? Врачи рекомендуют сроки от 3-4 недель до 10 дней до поездки. Именно такой срок позволит «успеть» выработаться иммунному ответу на прививку.
Сколько стоит сделать прививку? Прививки, которые делаются детям согласно календарю прививок, бесплатные. Но бесплатные они для потребителей, а государство все равно тратит средства на закупку или разработку и производство вакцины, на ее транспортировку и хранение в специальных условиях, на зарплату персонала, который проводит вакцинацию. Итак бесплатность такой вакцины тоже весьма условна.
Так что же входит в стоимость прививки? Рассмотрим соответствующую калькуляцию на примере прививки от гриппа. Эта прививка не является обязательной, включенной в календарь прививок. Так что и оплата ее ложится именно на потребителя - человека, который решил привиться, чтобы уберечься от очередной волны гриппа.
Обычно от гриппа в Украине предлагают вакцины трех видов. Это «Ваксигрип» (Франция), «Люарикс» (Бельгия), «Инфлювак» (Нидерланды). В состав вакцины (для взрослых) входят инактивированный сплит-вирус гриппа следующих штаммов: A / California / 7/2009 (H1N1) pdm09 — подобный (А / California / 7/2009, NYMC X-179A) 15 мкг ГА, A / Hong Kong / 4801/2014 (H3N2) - подобный (A / Hong Kong / 4801/2014, NYMC X-263B) 15 мкг ГА, B / Brisbane / 60/2008 — подобный (B / Brisbane / 60/2008, дикий тип) 15 мкг ГА.
Состав вакцины Ваксигрип соответствует рекомендациям ВОЗ и решению Европейского Союза по составу вакцин против гриппа сезона 2016/2017 для Северного полушария.
Также вакцина содержит вспомогательные вещества: буферный раствор (натрия хлорид, натрия фосфат дигидрат, калия дигидрофосфат, калия хлорид и вода для инъекций).
Вакцина продается в виде суспензии для инъекций в предварительно заполненных шприцах с прикрепленной иглой и во флаконах.

При этом следует учитывать, что лечиться от гриппа будет значительно дороже, ведь это требует целого перечня лекарств и соблюдение особого режима, а возможно и диеты. Кроме того, грипп может иметь осложнения, которые тоже потребуют лечения.
Предупредить заболевание гораздо дешевле, чем его лечить!
Акселеративная игра «Иммунный бой»
Суть игры: Желательно чтобы ученики разделились на пары. Далее они будут играть в вариацию «Морского боя» на полях 6 на 6 или 7 на 7 ячеек (так стоит сделать, ведь игра на стандартном поле 10 на 10 займет гораздо больше времени). Каждый из игроков «расставляет» на своем поле болезнетворные организмы: 3 «вируса» на 1 клетку, 2 «бактерии» на 2 клетки, 1 «микроскопический гриб» на 3 клетки. А дальше игра идет по правилам морского боя, только не кораблики «тонут», а «погибают» болезнетворные микроорганизмы; и каждый ученик выступает «в роли» иммунитета человека. Удачной борьбы!
ЦЕЛЬ: Включить "фантазию", мобилизовать воображение, стимулировать логическое и тактическое мышление




